- Abbildung 7:
- Funikulolyse, Herniotomie und Orchidopexie (nach Shoemaker)


Die Behandlung erfolgt hormonell, operativ oder als Kombination.
Die rechtzeitige Korrektur der Lageanomalie der Hoden beseitigt die häuftigste Ursache von Infertilität.
Von größter Wichtigkeit ist der Beginn der Behandlung. Grundsätzlich ist die Frühbehandlung anzustreben. Die Behandlung sollte vor dem ersten Geburtstag des Jungen abgeschlossen sein. Die Begründung dafür liegt in den beim kryptorchen Hoden gestörten ![]() Entwicklungsphasen und der hormonalen Steuerung, die frühest möglich der Korrektur bedarf.
Entwicklungsphasen und der hormonalen Steuerung, die frühest möglich der Korrektur bedarf.
Da die Anzahl der Gonozyten und ihre Umwandlung in Spermatogonien von großer Bedeutung für die zukünftige Fertilität sind, ist es erforderlich, dass die Behandlung der nicht deszendierten Hoden auf diese Veränderungen um den 6. Lebensmonat Rücksicht nimmt.
Sie ist erster Schritt der Behandlung für Gleit- und Leistenhoden. Der Pendelhoden bedarf keiner Therapie, aber Kontrolle.
Hadziselimovic empfiehlt eine GnRH-Therapie bzw. eine Kombination mit hCG bereits im 10. Lebensmonat zu beginnen ![]() Literatur:Hadziselimovic, F.: "Hodendystopie" in Thüroff: "Kinderurologie", Thieme Stuttgart, 1997.
Literatur:Hadziselimovic, F.: "Hodendystopie" in Thüroff: "Kinderurologie", Thieme Stuttgart, 1997.
Im Falle des Versagens der Hormontherapie ist die operative Behandlung ohne Zeitaufschub erforderlich.
Mit Rücksicht auf die sich entwickelnden peritubulären bindegewebigen Veränderungen (s.o.) müssen nicht deszendierte Hoden spätestens nach dem zweiten Lebensjahr operativ ins Skrotum, ihre physiologische Position, verbracht werden.
Die Hormonapplikation kann im Sinne einer Differentialtherapie verwandt werden:
Gleithoden (retractile testes) sowie Leistenhoden im Bereich des äußeren Leistenkanals sprechen auf eine Hormontherapie an, während nicht deszendierte Hoden z.B. im oberen Leistenkanal nicht reagieren ("Karpes Prämisse": Hormonal treatment could be used to distinguish retractile from undescended testes") ![]() Literatur:Hazebroek, F. W. J. et al: "Role of Hormone Treatment in the Management of the Undescended Testis, EBU 2: 170-175, 1993
Literatur:Hazebroek, F. W. J. et al: "Role of Hormone Treatment in the Management of the Undescended Testis, EBU 2: 170-175, 1993
Karpe, B. et al: "LHRH treatment in unilateral cryptorchidism: effect on testicular descent and hormonal response", J Pediatr, 103: 892-7 1983.
Die operative Therapie ist primär indiziert bei allen Fällen von erfolgloser Hormonbehandlung, bei Diagnosestellung im Alter von >= 2 Jahren, Vorliegen eines offenen Processus vaginalis, in allen Fällen einer Hodenektopie und bei allen sekundären Formen (z.B. Hodenhochstand nach Herniotomie bzw. Hydrozelektomie) (![]() s. Gutachtenbeispiel).
s. Gutachtenbeispiel).
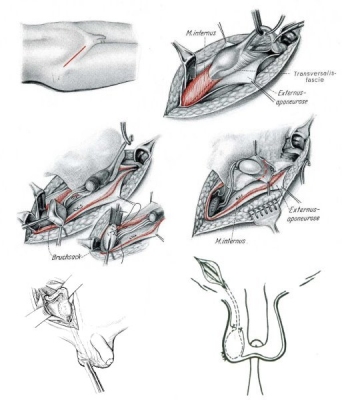
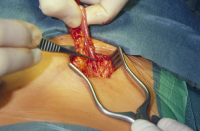
Der Zugangsweg erfolgt über eine Inzision in der inguinalen Hautfalte und Eröffnung der Externusaponeurose und damit des Leistenkanals. Operationsprinzip ist die Mobilisation der Samenstranggebilde, die eine spannungsfreie Verlagerung des Hodens in das Skrotalfach erlaubt.
Der Samenstrang muss von sämtlichen Cremasterfasern, Bindegewebszügen und ggf. vom Bruchsack unter Schonung der Samenstranggefäße (Vorsicht! postoperative Hodenatrophie) bzw. des Samenleiters befreit werden (Abbildung 7,8) (![]() Abbildung HG1).
Abbildung HG1).
Ein offener Prozessus vaginalis peritonei (Bruchsack) wird im Niveau des inneren Leistenringes verschlossen und versenkt. Resektion der äußeren Hodenhüllen. Präparation einer subdartalen Tasche im Skrotum ("subdartos pouch"), Hereinziehen des Hodens in diese Aussparung zur Pexie (Methode nach Shoemaker) (Abbildung 7).
Die Samenstranggefäße müssen ggf. bis in das Retroperitoneum mobilisiert werden, bei Bedarf sind die epigastrischen Gefäße zu durchtrennen oder die Samenstranggebilde unter diesen durchzuziehen (Prentiss-Manöver). Bei zu kurzem Gefäßstiel erfolgt die mikrochirurgische Autotransplantation mit Durchtrennung der Testikulargefäße und Revaskularisation über die A. epigastrica inferior.
Mit der oben beschriebenen operativen Korrektur des Maldeszensus testis können bis zu 90% der dystopen Hoden in die physiologische Position, ins Skrotum gebracht werden.
Beim Bauchhoden wird die diagnostische Laparoskopie zur gleichzeitigen operativen Therapie genutzt. Je nach Befund der Keimdrüse: Verlagerung ins Skrotum oder Entfernung des atrophischen Hodens bzw. der nur vorhandenen Samenleiter- /Adnexanteile (s. Abbildung 2,5).
Für die laparoskopische Orchidopexie wird die zweizeitige Operation nach Fowler-Stevens angewandt (Unterbindung der Testikulargefäße unter Schonung der Gefäße des Ductus deferens ![]() Literatur:Rosito, N.C. et al: "Volumetric and histological findings in intra-abdominal testes before and after division of spermatic vessels", J Urol, 171, 2430-2433, 2004
Literatur:Rosito, N.C. et al: "Volumetric and histological findings in intra-abdominal testes before and after division of spermatic vessels", J Urol, 171, 2430-2433, 2004
Rösch, W.: "Benigne testikuläre Fehlbildungen und Erkrankungen des Kindesalters" in Sigel, A.: "Kinderurologie", Springer Berlin, 2001).
Neben Wundinfektionen können Probleme bzw. Rezidive durch Fehler bei der Funikulolyse entstehen, wenn die Cremasterfasern nicht ausreichend durchtrennt werden, ein offener Prozessus vaginalis peritonei nicht sachgerecht abgetragen wird, oder eine unzureichende retroperitoniale Gefäßpräparation unterbleibt. Auch eine nicht genügende Dilatation des hypoplastischen Skrotums kann Fehlerquelle sein.
Ernstere Komplikationen der Orchidopexie sind postoperative Hodenatrophie (2%) in Folge Einengung der Gefäße (Strangulation) bzw. Durchtrennung des Samenstranges.
![]() Dazu eine Kasuistik
Dazu eine Kasuistik