- Abbildung 6:
- a) Leistenregion rechts: Fossa inguinalis lateralis (1), Fossa inguinalis medialis (2), Vasa spermatica (3), Ductus deferns (4), Mediales umbilicales Ligament (5), Vasa epigastrica inferior (6)


Die Veränderungen der Spermatogenese benötigen Zeit. Sie verstärken sich mit der Dauer der Druckerhöhung auf den Hoden. Daraus ergeben sich Unterschiede in der Situation beim Jugendlichen bzw. Erwachsenen. Dementsprechend sollte die Varikozele beim Jugendlichen aktiv therapeutisch angegangen werden ![]() Literatur:Choi, S. K., Han, S. W., Lee, T.: "Adolescent varicocele", Current Opinion in Urology 6: 305-311, 1996. Es zeigen sich Parallelen zur Situation bei den Hodendeszensusstörungen, die ebenso eine zeitliche Berücksichtigung erfordern. Der Eingriff beim Jugendlichen kann frühzeitig die Entwicklung von Störungen der Spermatogenese verhindern.
Literatur:Choi, S. K., Han, S. W., Lee, T.: "Adolescent varicocele", Current Opinion in Urology 6: 305-311, 1996. Es zeigen sich Parallelen zur Situation bei den Hodendeszensusstörungen, die ebenso eine zeitliche Berücksichtigung erfordern. Der Eingriff beim Jugendlichen kann frühzeitig die Entwicklung von Störungen der Spermatogenese verhindern.
Zusammenfassend ist festzuhalten:
Jugendliche mit verringerter Hodengröße (im Vergleich zur Gegenseite) und palpabler Varikozele sollten in jedem Falle operativ korrigiert werden ![]() Literatur:Choi, S. K., Han, S. W., Lee, T.: "Adolescent varicocele", Current Opinion in Urology 6: 305-311, 1996. Anstelle einer Spermauntersuchung, die im Kindes- bzw. frühen Jugendalter nicht möglich ist, ist ein GNRH-Test angezeigt. Nach Kass und Ishikawa
Literatur:Choi, S. K., Han, S. W., Lee, T.: "Adolescent varicocele", Current Opinion in Urology 6: 305-311, 1996. Anstelle einer Spermauntersuchung, die im Kindes- bzw. frühen Jugendalter nicht möglich ist, ist ein GNRH-Test angezeigt. Nach Kass und Ishikawa ![]() Literatur:Kass, E. J., Freitas, J. E., Bour, J. B.: "Adolescent varicocele: objective indications for treatment", J Urol 142: 579-582, 1989
Literatur:Kass, E. J., Freitas, J. E., Bour, J. B.: "Adolescent varicocele: objective indications for treatment", J Urol 142: 579-582, 1989
Ishikawa, T., Masato, F.: "Effect of age and grade on surgery for patients with varicocele", J Urol 65: 768-772, 2005 unterstützt ein pathologischer Anstieg von LH/FSH im GNRH-Test im Gegensatz zu Hudson die Indikation zur OP.
Wobei jedoch Fisch et al ![]() Literatur:Fisch, H., Hyun, G., Hensle, T. W. : "Testicular growth and gonadotropin response associated with varicocele repair in adolescent males", BJU 91: 75-78, 2003 einschränkend darauf hinweisen, dass die abnormen Werte im GNRH-Test im jugendlichen Alter keine Aussage über die spätere Hodenfunktion nach Operation der Varikozele ermöglichen.
Literatur:Fisch, H., Hyun, G., Hensle, T. W. : "Testicular growth and gonadotropin response associated with varicocele repair in adolescent males", BJU 91: 75-78, 2003 einschränkend darauf hinweisen, dass die abnormen Werte im GNRH-Test im jugendlichen Alter keine Aussage über die spätere Hodenfunktion nach Operation der Varikozele ermöglichen.
In zweifelhaften Fällen ist eine Verlaufsbeobachtung, vor allem bezüglich Hodengröße, eventueller Spermauntersuchung und GNRH-Test angezeigt.
Grundsätzlich ist bei der Operationsindikation im Jugendalter aber zu bedenken, dass die Varikozele auf Dauer eine schädliche Wirkung auf das Volumen und die Funktion des Hodens (Spermato- und Steroidgenese) ausübt. Und deshalb eine frühzeitige Diagnose und Behandlung sinnvoll ist ![]() Literatur:Kass, E. J., Stork, B. R.: "Mitigating the effects of pediatric varicocele", Contemporary Urology 13: 33-47, 2001
Literatur:Kass, E. J., Stork, B. R.: "Mitigating the effects of pediatric varicocele", Contemporary Urology 13: 33-47, 2001
Choi, S. K., Han, S. W., Lee, T.: "Adolescent varicocele", Current Opinion in Urology 6: 305-311, 1996
Ishikawa, T., Masato, F.: "Effect of age and grade on surgery for patients with varicocele", J Urol 65: 768-772, 2005.
Im Erwachsenenalter ist bei einer ![]() Subfertilität
SubfertilitätEine Subfertilität liegt vor, wenn eine Schwangerschaft ausbleibt, obwohl in einem Zeitraum von mehr als zwölf Monaten ungeschützter und auf Befruchtung ausgerichteter Geschlechtsverkehr stattgefunden hat. die Korrektur der Varikozele angezeigt. Ohne Störungen der Fertilität ist sie nur auf Wunsch des Patienten (kosmetische Gründe) bzw. in seltenen Fällen aus beruflichen Gründen (Piloten von Kampfflugzeugen,
Subfertilität
SubfertilitätEine Subfertilität liegt vor, wenn eine Schwangerschaft ausbleibt, obwohl in einem Zeitraum von mehr als zwölf Monaten ungeschützter und auf Befruchtung ausgerichteter Geschlechtsverkehr stattgefunden hat. die Korrektur der Varikozele angezeigt. Ohne Störungen der Fertilität ist sie nur auf Wunsch des Patienten (kosmetische Gründe) bzw. in seltenen Fällen aus beruflichen Gründen (Piloten von Kampfflugzeugen, ![]() Literatur:von Vitsch, H.: "Varikozele (Zufallsbefund)", Medical Tribune (Klinikausgabe) 23-24, 1993)
Literatur:von Vitsch, H.: "Varikozele (Zufallsbefund)", Medical Tribune (Klinikausgabe) 23-24, 1993)
Das beste Behandlungsverfahren ist noch zu finden! Wie wohl mit der antegraden, radiologischen Blockade bereits ein praktikables und effizientes Verfahren gefunden ist ![]() Literatur:Tauber, R. et al: "Die antegrade Sklerosierung der Vena spermatica zur Therapie der Varikozele", Verh Dtsch Ges Urol 239-240 25, 1988.
Literatur:Tauber, R. et al: "Die antegrade Sklerosierung der Vena spermatica zur Therapie der Varikozele", Verh Dtsch Ges Urol 239-240 25, 1988.
Die heute bekannten Techniken zeigen in der Hand des geübten Operateurs gute Ergebnisse.
 b
b 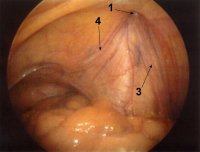
 b
b 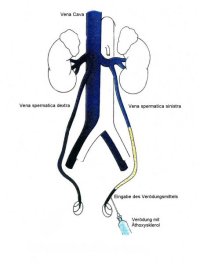
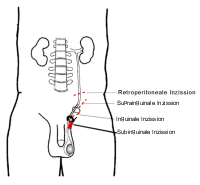
Ausgehend von einem suprainguinalen Zugang Spaltung des Musculus obliqus internus et externus Darstellung der Vena testicularis interna und der Arteria testicularis in der Nähe des Ureters (Abbildung 4).
Die Methode wird häufig angewandt und ist auch bei Kindern durchführbar.
Nachteilig ist die hohe Rate von Rezidiven (15%), besonders bei Kindern und Jugendlichen. Der Fehler liegt an der vorsichtigen Präparation zur Erhaltung der Arterie, wobei einzelne kleine Venenäste erhalten bleiben und Ausgangspunkt eines Rezidivs sind, aber auch an dem Operationsfeld in der Tiefe und der damit verbundenen Unübersichtlichkeit.
Diese Verfahren ermöglichen eine bessere Übersicht der betreffenden Gefäße: Venen, Arterie und Lymphgefäße des Samenstranges. Dabei sind auch die Vena spermatica externa und Gubernakulavenen zugänglich. Der Zugang erfolgt durch eine Inzission über dem Leistenkanal bzw. subinguinal (Abbildung 4).
Schnittführung: Beginnen am äußeren Leistenring. Ca. 3 bis 4 cm langer Schnitt.
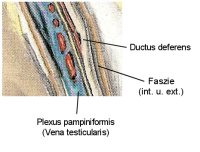
Nach Spaltung der externen und inneren Faszie des Samenstranges stellen sich die Venae spermaticae interna dar und können durchtrennt werden.
Die Arteria testicularis und die Lymphgefäße sind erkennbar und zu erhalten (Abbildung 5) ![]() Literatur:Goldstein, M.: "Surgical management of male infertility and other scrotal disorders" in Campbell's Urology, Saunders Philadelphia, 2002.
Literatur:Goldstein, M.: "Surgical management of male infertility and other scrotal disorders" in Campbell's Urology, Saunders Philadelphia, 2002.
Die Operationsmethode ist konventionell oder mikrochirurgisch ausführbar. Bei diesem Verfahren ist die Rezidivgefahr deutlich geringer. Eine eventuelle postoperative Hydrozelenbildung ist reduziert, weil die Lymphgefäße geschont werden können. So berichten Schiff et al in 1% von einer postoperativen Hydrozelenbildung nach subinguinaler mikrochirurgischer Operation der Varikozele.
Die Ursache der Hydrozelenbildung nach Varikozelenoperation liegt in der Durchtrennung der begleitenden Lymphgefäße.
Bei Anwendung der mikrochirurgischen Verfahrens sind noch deutlich weniger postoperative Hydrozelen zu erwarten. Auch die Gefahr der Durchtrennung der Arteria testicularis ist beim mikrochirurgischen Verfahren weiter minimiert ![]() Literatur:Schiff, J., Kelly, C. Goldstein, M., Schelgel, P., Dix, P.: "Managing varicoceles in children: results with microsurgical varicocelectomy", BJU 95: 399-402, 2005
Literatur:Schiff, J., Kelly, C. Goldstein, M., Schelgel, P., Dix, P.: "Managing varicoceles in children: results with microsurgical varicocelectomy", BJU 95: 399-402, 2005
Al-Kandari, A. M. et al: "Comparison of Outcomes of Different Varicocelectomy Techniques: Open Inguinal, Laparoscopic, and Subinguinal Microscopic Varicocelectomy: A Randomzied Clinical Trial", Urology 69: 417-420, 2007.
Festzuhalten ist, dass die subinguinale Operation schwieriger ist und entsprechende Erfahrung des Operateurs bzw. eine ausreichend große Operationsfrequenz erfordert.
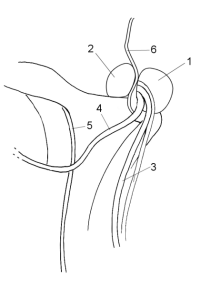
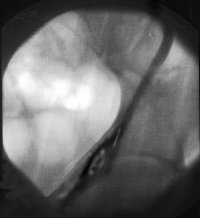
Dabei können die Vena und Arteria testicularis und der Samenleiter in ihrem Verlauf durch den inneren Leistenring erkannt werden (Abbildung 6).
Die Vena testicularis kann in der gleichen Höhe wie beim offenen inguinalen Zugang durchtrennt werden. Beim laparoskopischen Zugang kann die Arteria testicularis sicherer als beim offenen Zugang erhalten werden. Bei letzterem ist die Manipulation in der durch die Bauchwand bedingten Vertiefung des Operationsfeldes erschwert. Die Rate an Rezidiven ist vergleichbar der offen retroperitonealen Technik, wobei aber zu bedenken ist, dass mit einer größeren Übung in der laparoskopischen Methode die Rezidivrate sinken wird.
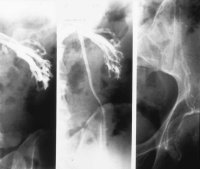
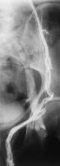
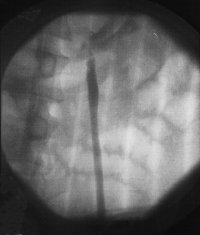
Die interventionelle radiologische Venographie über einen transfemoralen Zugang mit Sondierung der Vena renalis und anschließender Konstrasmittelinjektion unter Valsalva-Bedinungen ermöglicht bei einer Insuffizienz der Klappen die retrograde Darstellung der Vena spermatica und ihrer Seitenäste sowie weitere Abflusswege des Plexus pampiniformis zu erkennen und zu blockieren (Abbildungen 7,8,9). Wie Thon et al bereits 1989 mitteilt, ist diese Behandlung auch im Kindesalter möglich ![]() Literatur:Thon, W. F., Gall, H., Danz, B., Bähren, W., Sigmund, G.: "Percutaneous sclerotherapy of idiopathic varicocele in childhood: A preliminary report", J Urol 141: 913-915, 1989.
Literatur:Thon, W. F., Gall, H., Danz, B., Bähren, W., Sigmund, G.: "Percutaneous sclerotherapy of idiopathic varicocele in childhood: A preliminary report", J Urol 141: 913-915, 1989.
Bedingt durch das Ausmaß der Insuffizienz werden entweder Teilstrecken oder die Vena spermatica in ihrem gesamten Verlauf einschließlich des Plexus pampiniformis und seiner weiteren Abflusswege abgebildet (Abbildung 8).
Im Anschluss an die retrograde Phlebographie werden in Abhängigkeit vom Insuffizienzgrad die V. spermatica und gegebenfalls ihre Kollateralen im gleichen Untersuchungsgang mittels Verödungsmitteln (z.B. Metallspiralen, Gewebs- oder Kunststoffpartikel, schnell härtenden Kunststoffen) okkludiert oder sklerosiert.
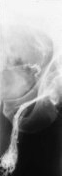
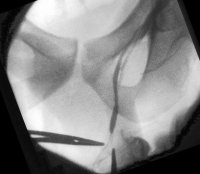
Da die Phlebographie das testikuläre Venensystems im Detail abbildet, können auch eventuelle Seitenäste gezielt blockiert werden. Auf diese Weise werden sonst leichter entstehende Rezidive verhindert. Die retrograde Sklerotherapie zeigt weniger Versager als die hohe Ligatur, da hierbei anatomische Varianten aufgedeckt und gezielt sklerosiert werden können (Abbildung 9a).
Allerdings kann der nur zweidimensionale Blick die Sicht auf weitere vorhandene Nebenäste und Abflüsse verhindern.
Die Erfolgsquoten einer retrograden Sklerosierung (Occlusion des betreffenden Gefäßes) liegen beim Typ 1 um 99%, bei Typ 2 und Typ 3 um 97,2% (s. Abbildung 9) ![]() Literatur:Bähren, W., Biehl, C., Danz, B.: "Frustrane Sklerotherapieversuche der Vena Spermatica interna", Fortschr. Röntgenstr. 157: 355-360, 1992.
Literatur:Bähren, W., Biehl, C., Danz, B.: "Frustrane Sklerotherapieversuche der Vena Spermatica interna", Fortschr. Röntgenstr. 157: 355-360, 1992.
Die Rezidivrate dieser Technik wird mit 4-10% angegeben. Festzuhalten ist, dass ein Teil der radiologisch behandelten Patienten später zu einer operativen Nachkorrektur kommt.
Nachteilig ist auch der deutlich größere Zeitaufwand der radiologischen Methode (1 bis 2 Stunden) im Gegensatz zu den operativen Verfahren (45 Minuten).
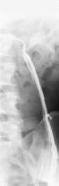
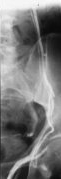
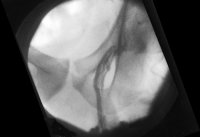
Ausgehend von einer Inzision im oberen Hodensackanteil mit Eröffnung des Samenstranges und Darstellung eines Astes der Plexus pampiniformis ist die Kanülierung eines Plexus-Gefäßes erforderlich. Unter Röntgenkontrolle wird nach Phlebographie antegrad Aethoxysklerol 3% zur Verklebung des Gefäßes eingespritzt (Abbildung 9b,10, s. Abbildung 5) ![]() Literatur:Tauber, R.: "Varikozele Testis: Wenn der Kinderwunsch versagt bleibt", Eigenverlag Hamburg, 2001.
Literatur:Tauber, R.: "Varikozele Testis: Wenn der Kinderwunsch versagt bleibt", Eigenverlag Hamburg, 2001.
Technik der Sklerosierung: Nachdem durch die Phlebographie gesichert ist, dass der Abfluss über die Vena testicularis interna verläuft, wird über die liegende Kanüle das Sklerosierungsmittel u.z. in "air-block"-Technik: 1 ml Luft gefolgt von 3 ml Sklerosierungsflüssigkeit injeziert (Abbildung 10) ![]() Literatur:Tauber, R.: "Operationstechnik Varikozele", BJU 98, 1337-1344, 2006.
Literatur:Tauber, R.: "Operationstechnik Varikozele", BJU 98, 1337-1344, 2006.
Beim Abfluss des Kontrastmittels über die Beckenvenen bzw. lumbale Kollateralen sollte die Sklerosierung nicht angewandt werden.
![]() Beispiel zur Phlebographie über eine Vene des Plexus pampiniformis
Beispiel zur Phlebographie über eine Vene des Plexus pampiniformis
Die antegrade Sklerotherapie steht heute als Behandlungsverfahren an erster Stelle in Europa. Sie ist auch im Kindesalter durchführbar.
| Verfahren | Hodenatrophie (%) | Persistenz (%) |
|---|---|---|
| Offen operativ | unklar | 0-10 |
| Mikrochirurgisch | < 1 | 0,5-10 |
| Laparoskopisch | keine | < 25 |
| Retrograde Sklerosierung | keine | < 25 |
| Antegrade Sklerosierung | < 0,6 | 3-5 |
Die Persistenzraten der Varikozelen nach erfolgtem Eingriff mittels unterschiedlicher Verfahren betragen bis zu 20% ![]() Literatur:Cordovana, A., Scafella, A., Gaeta, F., Confalonieri, M., Pisani Ceretti, A., Del Re, L.: "Surgery treatment of varicocele with inguinal microligation technique. 6-year experience", Minerva Chir 55: 751-7, 2000 (zitiert in Becker, M., Börgermann, Ch., Sperling, H., Rübben, H.: "Varikozele und männliche Infertilität", Blickpunkt DER MANN 2, 26-29, 2006).
Literatur:Cordovana, A., Scafella, A., Gaeta, F., Confalonieri, M., Pisani Ceretti, A., Del Re, L.: "Surgery treatment of varicocele with inguinal microligation technique. 6-year experience", Minerva Chir 55: 751-7, 2000 (zitiert in Becker, M., Börgermann, Ch., Sperling, H., Rübben, H.: "Varikozele und männliche Infertilität", Blickpunkt DER MANN 2, 26-29, 2006).