- Abbildung 8: Inspektion
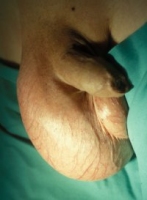
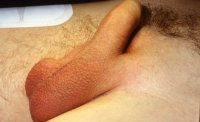
- a) Schmerzloser Hodentumor rechts


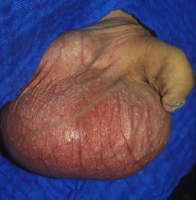
 b
b 
Leitsymptom ist der schmerzlose Tumor (Abbildung 8).
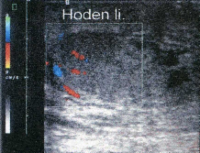
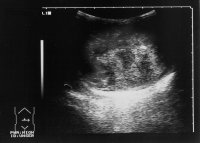
Die Untersuchung des Hodens umfasst: Inspektion, Palpation, Diaphanoskopie (DD-Hydrozele) und Ultraschall (Abbildung 9).
Bei Jugendlichen und Erwachsenen ist an die Möglichkeit der Selbstpalpation als Vorsorgeuntersuchung zur Erfassung von Hodentumoren zu erinnern.
 b
b  c
c 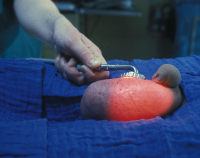 d
d 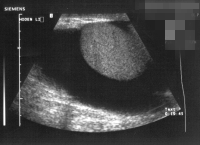
 b
b 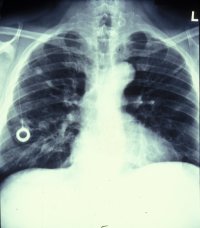
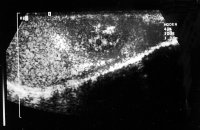
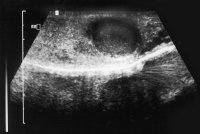
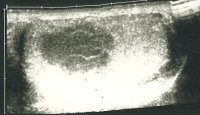
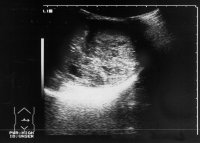
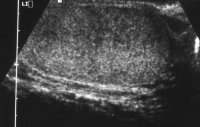
Die Ultraschalluntersuchung ist die effektivste Methode um gefahrlos in der überwiegenden Zahl von Raumforderungen des Hodens, auch bei nicht palpablen Tumoren eine erste richtunggebende Diagnose zu stellen. Die Abbildung 10 zeigt Ultraschallbilder verschiedener Hodentumoren. Neben umschriebenen, abgekapselten und hyporeflexiven (a) finden sich diffus das Hodenparenchym durchsetzende inhomogene bzw. Zysten enthaltende Tumorareale (b). Auch Kalzifizierungen finden sich bei Hodentumoren ("Schlagschatten") (c) bzw. kann eine Mikrolithiasis ("Sternenhimmel") Hinweis auf ein Karzinoma in Situ geben (d). Gutartige zystische Veränderung im Hoden (e).
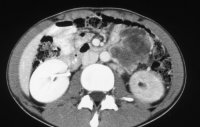
Im weiteren sind Computertomographie des Abdomen und Thorax bzw. Röntgen-Thorax zur Erfassung retroperitonealer bzw. pulmonaler Metastasen erforderlich (Abbildung 11).
 c
c 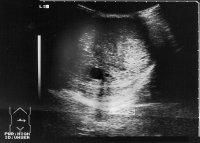 d
d 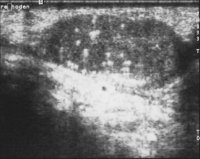 e
e 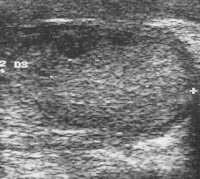
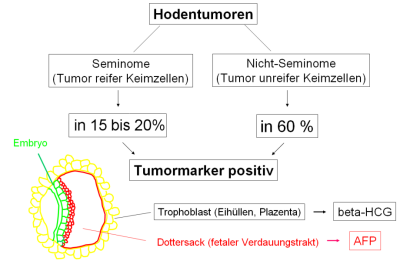
Die Bestimmung von Alphafetoprotein (AFP) und Beta-Human-Chorion-Gonadotropin (β-hCG) verbessern die Diagnostik der Hodentumoren.
Das Hauptmerkmal von Keimzelltumoren ist die Produktion dieser biologischen Marker, die im Serum festgestellt werden können.
Das AFP ist ein Glycoprotein, das vom Dottersack produziert wird (Abbildung 12).
Eine Reihe gutartiger und bösartiger Veränderungen können eine Erhöhung von AFP verursachen, z.B. Dottersacktumoren des Hodens. AFP hat eine Halbwertszeit von 5 Tagen und der Abfall kann nach Orchidektomie zur Bestimmung von Rezidiven verwendet werden. Die Bestimmung des AFP-Spiegels dient auch dazu, Tumorrezidive zu entdecken. Zu bedenken ist, dass der Primärtumor AFP-Positiv sein kann, die Metastasen (histologisch unterschiedlich), aber nicht. Das Alter des Kindes muss beachtetet werden, wenn AFP zum Monitoring bei kindlichen Tumoren verwendet wird. Die höchsten Spiegel finden sich in den 12. bis 15. Schwangerschaftswochen. AFP-Level sind bei der Geburt hoch und fallen nicht vor dem 8. Monat auf den Wert beim Erwachsenen (<10 ng/mL) ab. Die Beachtung dieser Tatsache verhindert die fälschliche Annahme von Rezidiven bei kleinen Kindern mit Dottersacktumoren wegen des hohen AFP nach Orchidektomie.
Das β-hCG ist ein Glycoprotein, das von Synzytiotrophoblasten (Plazenta) produziert wird, das beim Chorionkarzinom (Synzytiotrophoblast) erhöht ist. Der Marker wird fernerhin von embryonalen Karzinomen bzw. Mischtumoren mit Teratomanteil gebildet. Die Halbwertszeit beträgt annähernd 24 Stunden, der normale Spiegel von β-hCG ist weniger als 5 IU/L.
15% bis 20% der Patienten mit Seminom und Synzytiotrophoblastanteil haben einen signifikant hohen hCG-Wert.
Die Abbildung zeigt schematisch die Häufigkeit des Vorkommens der Tumormarker bei den verschiedenen Neoplasien des Hodens und ihrer Herkunftsorte (Abbildung 12).
Zusammengefasst ist festzuhalten, dass die Sonographie und die Bestimmung der Tumormarker AFP und β-hCG für die Diagnostik der Hodentumoren von großer Bedeutung sind.
Weitere Marker sind: ![]() NSENeuronenspezifische Enolase (NSE)Erhöhte Serumspiegel über 12mg/ml der NSE wurden bei metastasierenden Seminomen beschrieben. Aufgrund vorlie-gender Studienergebnisse empfiehlt sich zumindest beim Seminom in der Ver-laufskontrolle die Bestimmung des Serum-NSE-Spiegels.
NSENeuronenspezifische Enolase (NSE)Erhöhte Serumspiegel über 12mg/ml der NSE wurden bei metastasierenden Seminomen beschrieben. Aufgrund vorlie-gender Studienergebnisse empfiehlt sich zumindest beim Seminom in der Ver-laufskontrolle die Bestimmung des Serum-NSE-Spiegels.
![]() PLAPPlacenta-alkalische Phosphatase (PLAP)Die Ergebnisse einer Multicenter-Studie zeigen zwar eine Positivität von 50 - 60% der Patienten mit Seminom bei einer oberen Normgrenze von 100 mg/L, die Spezifität wird aber bei Rauchern erheblich eingeschränkt.
PLAPPlacenta-alkalische Phosphatase (PLAP)Die Ergebnisse einer Multicenter-Studie zeigen zwar eine Positivität von 50 - 60% der Patienten mit Seminom bei einer oberen Normgrenze von 100 mg/L, die Spezifität wird aber bei Rauchern erheblich eingeschränkt.
![]() LDHLaktatdehydrogenase (LDH)Die LDH ist bekanntermaßen unspezifisch, aber für den klinischen Verlauf und die Prognose ein brauchbarer Tumormarker.
Insgesamt sollten bei allen Tumoren präoperativ AFP, β-HCG, PLAP, NSE und LDH abgenommen werden. Im Falle eines Seminoms sollte die NSE weiter zur Verlaufskontrolle verwendet werden.
LDHLaktatdehydrogenase (LDH)Die LDH ist bekanntermaßen unspezifisch, aber für den klinischen Verlauf und die Prognose ein brauchbarer Tumormarker.
Insgesamt sollten bei allen Tumoren präoperativ AFP, β-HCG, PLAP, NSE und LDH abgenommen werden. Im Falle eines Seminoms sollte die NSE weiter zur Verlaufskontrolle verwendet werden.
![]() Literatur:Wechsel, H. W., Bichler, K.-H.: "Hodentumoren", Interdisziplinäres Tumorzentrum der Universität Tübingen, Gulde Tübingen, 1995.
Literatur:Wechsel, H. W., Bichler, K.-H.: "Hodentumoren", Interdisziplinäres Tumorzentrum der Universität Tübingen, Gulde Tübingen, 1995.
Differentialdiagnostisch kommen im Kleinkindesalter eine Hydrocele testis oder auch eine Skrotalhernie in Frage. Erstere ist mittels Diaphanoskopie und Hodensonografie abzugrenzen (s. Abbildung 9). Eine Leistenhernie kann bei beginnender Inkarzeration akute Beschwerden verursachen (Bauchschmerzen!, nicht zu beruhigendes Schreien), palpatorisch und sonografisch ist die Abgrenzbarkeit unter Umständen schwierig. Die inkarzerierte Leistenhernie stellt eine absolute OP-Indikation dar. Das akute Skrotum (DD: Hodentorsion! , selten Epididymitis) ist ebenfalls in die Differentialdiagnostik mit einzubeziehen, gegebenenfalls erfolgt bei V.a. Hodentorsion die umgehende operative Freilegung.
Skrotalhernie - Gefahr der Einklemmung! Abklärung: Palpation, Symptomatik des akuten Abdomens
Akutes Skrotum - Abklärung: Farbdopplersonographie, Bedenke: Hodentorsion! (![]() s. Notfälle/Akutes Skrotum).
s. Notfälle/Akutes Skrotum).
Auch eine Hodeninfarzierung mit partieller Nekrose, zumeist unklarer Genese (Hodentorsion?) kommt differentialdiagnostisch in Frage. Siehe dazu die Kasuistik der Hodeninfarzierung bei einem jüngeren Erwachsenen (![]() s. Notfälle/Akutes Skrotum).
s. Notfälle/Akutes Skrotum).
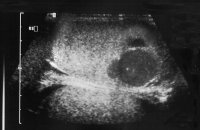
Der Patient stellte sich wegen seit einem Tag bestehender intermittierender Hodenschmerzen links, vor allem beim Stehen, notfallmäßig vor. Bei der Aufnahmeuntersuchung war die linke Skrotalhälfte gerötet und leicht geschwollen, die Hoden beiderseits palpatorisch unauffällig (Abbildung 13a). Im Bereich des linken Nebenhoden deutliche Druckschmerzhaftigkeit.
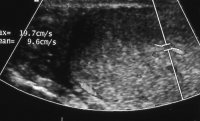
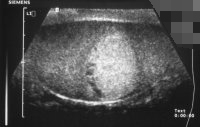
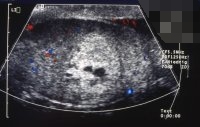
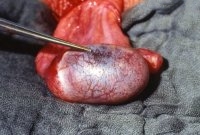
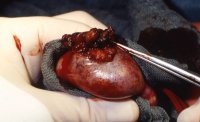
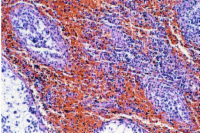
Sonographisch waren beide Hoden unauffällig, in der Angiodynographie gut durchblutet (Abbildung 13b), sodass eine Hodentorsion ausgeschlossen werden konnte. Nachdem in den folgenden Tagen die Beschwerden immer wieder auftraten und sich jetzt in der Sonographie und Angiodynographie im linken Hoden ein umschriebenes Areal ohne nachweisbare Perfusion bei Hyperechogenität zeigte (Abbildungen 13c), wurde wegen des Verdachtes eines Hodentumors bzw. trotz Durchblutung des Hodens einer Hodentorsion eine Freilegung durchgeführt. Dabei fand sich intraoperativ ein tumorverdächtiges Areal (Abbildung 13d). Nach Abklemmen des Hodenstils und Eröffnung der Tunica albuginia entleerte sich blutig imbibiertes Gewebe (Abbildung 13e). Die Histologie ergab nekrotisches Gewebe ohne Anhalt für Malignität - Hodeninfarzierung unklarer Genese (Abbildung 13f). Nach Ausräumung dieses Gewebsareals Verschluss der Hodenkapsel und Belassen des Organs. Im weiteren Verlauf fand sich bei den Sonographiekontrollen ein umschriebenes, z.T. zystisches Areal bei insgesamt gut durchblutetem Hoden (Abbildung 13g).
![]() Literatur:Albrecht, D., Vahlensieck, W.: "Idiopathischer Hodeninfarkt", Langenbecks Archiv für klinische Chirurgie, 322, 820-822, 1968
Literatur:Albrecht, D., Vahlensieck, W.: "Idiopathischer Hodeninfarkt", Langenbecks Archiv für klinische Chirurgie, 322, 820-822, 1968
Sinclair, J. et al: "Spontaneous testicular hemorrhage in an adolescent", J Urol, 169, 303-304, 2003
Brunzel, M., Bichler, K.-H. et al: "Hodeninfarzierung" (Poster), Südw.-Dt. Urologen-Kongress 2001
 b
b 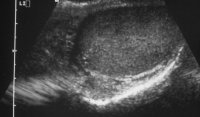
 e
e 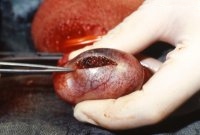
 g
g